太田母斑の臨床治療
太田母斑の臨床治療
太田母斑は、口蓋の茶緑色母斑や眼の真皮のメラノサイトーシスとしても知られています。1938 年に太田医師によって初めて報告されたため、「太田母斑」という名前が付けられました。太田母斑は、三叉神経の眼枝と上顎枝に沿って強膜と同側顔面に生じる灰青色の斑状病変です。東洋人や黒人などの有色人種に多く見られます。女性に多く見られます。発症年齢は、幼児期と青年期の 2 つのピーク期があり、1 歳以内の発症率は 61.35% を占めています。
1. 原因と病態
太田母斑は遺伝に関係している可能性があります。常染色体優性遺伝です。つまり、胎児の発達中に、メラノサイトが神経堤から表皮に移動するときに、何らかの理由で表皮と真皮の境界を通過できず、真皮に留まります。病変。一部の研究では、メラノサイトの残骸ではなく、青色母斑に似た過誤腫または母斑様病変である可能性があると考えています。
2. 臨床症状
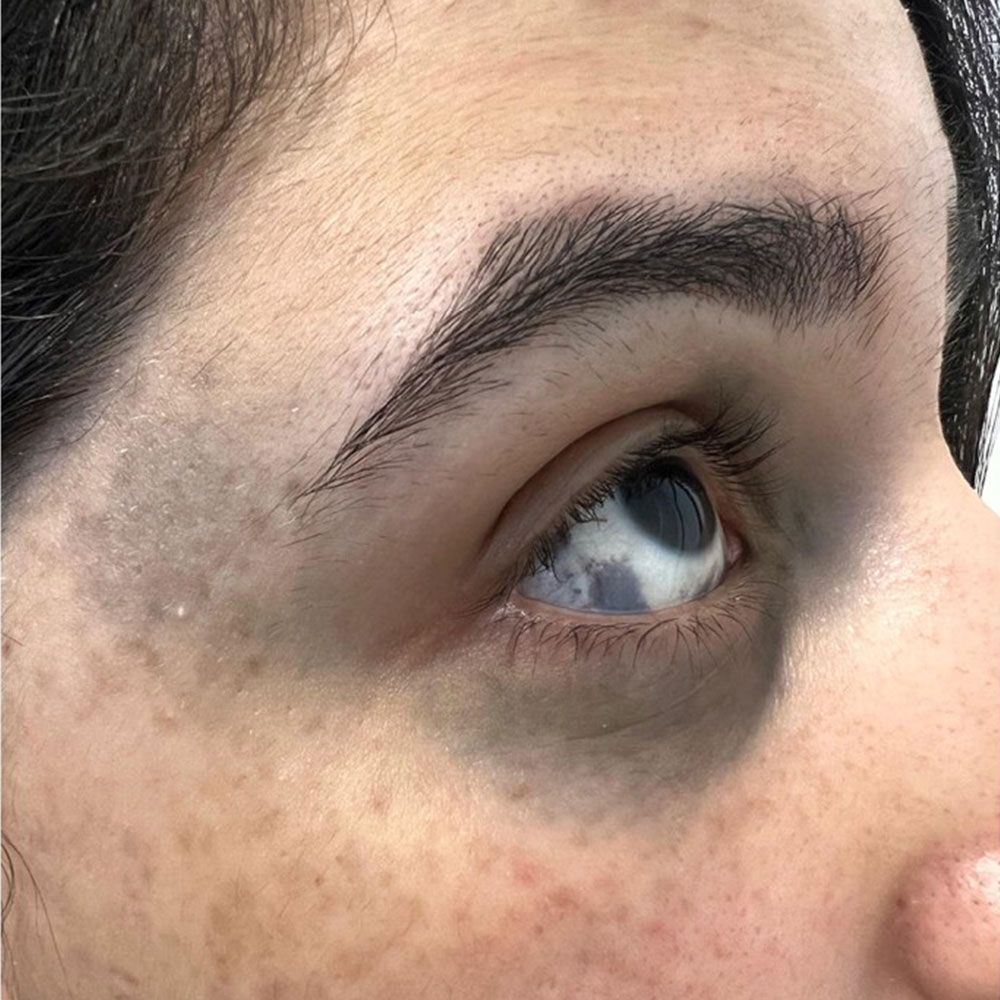
 太田母斑は顔面の片側に発生する場合がほとんどですが、患者の5%~10%は顔面の両側に発生します。損傷は通常、三叉神経の第1枝と第2枝の支配領域、つまり上下のまぶた、眼窩周囲、頬骨、側頭、額、鼻に分布しています。患者の約2/3に同側強膜の青色染色が見られ、少数の患者では口蓋や頬粘膜の病変も見られます。皮膚病変は通常斑状で、時々結節があり、茶色、青灰色、青色、黒色などの色をしています。斑点は不均一な色で、斑点または網状の形で、境界は不明瞭です。一般に、茶色の色素沈着は網状または地図状であることが多いのに対し、青色の色素沈着はより拡散しており、斑点は加齢とともに濃くなることがよくあります。
太田母斑は顔面の片側に発生する場合がほとんどですが、患者の5%~10%は顔面の両側に発生します。損傷は通常、三叉神経の第1枝と第2枝の支配領域、つまり上下のまぶた、眼窩周囲、頬骨、側頭、額、鼻に分布しています。患者の約2/3に同側強膜の青色染色が見られ、少数の患者では口蓋や頬粘膜の病変も見られます。皮膚病変は通常斑状で、時々結節があり、茶色、青灰色、青色、黒色などの色をしています。斑点は不均一な色で、斑点または網状の形で、境界は不明瞭です。一般に、茶色の色素沈着は網状または地図状であることが多いのに対し、青色の色素沈着はより拡散しており、斑点は加齢とともに濃くなることがよくあります。
色素斑の 50% は先天性で、残りは 10 歳以降に現れ、晩期または妊娠中に現れることもあります。少数の患者では、伊藤母斑、持続性蒙古斑、またはポートワイン母斑を伴うことがあります。太田母斑が悪性化することはまれです。
3. 病理学的特徴
メラノサイトは一般に真皮の中間層に位置し、真皮上部または皮下組織に影響を及ぼすことがあります。メラノサイトの数は病変の隆起部でより多く、細胞体は細長く、紡錘形をしており、真皮コラーゲン繊維の間に散在しています。メラノファージはいくつかの病変で見られます。病変が眼に及んでいる場合、皮膚組織に加えて、深部骨膜を含む他の組織にもメラノサイトの浸潤が見られます。
4. 診断と鑑別診断
診断は色素の色、分布、眼の障害に基づいて行われます。蒙古斑や青色母斑と区別する必要があります。
(1)蒙古斑は出生時に存在し、自然に消える。目や粘膜には影響しない。組織や真皮が黒くなる
セルの数は少なく、位置はより深くなります。
(2)青色母斑は青黒い丘疹または小さな結節で、手の甲、足、顔、臀部によく見られます。組織内にメラニンが含まれています。
細胞が凝集します。
5. 治療
太田母斑の色素異常は生涯にわたって持続し、年齢とともに、特に思春期以降に色素沈着が増加します。太田母斑は真皮のメラニン過剰症です。そのため、従来のケミカルピーリング、ピーリング、皮膚移植、凍結、持続レーザーなどの表皮から真皮まで損傷する治療法では、真皮のメラノサイトを完全に除去することが難しいだけでなく、表皮の皮膚損傷を引き起こします。また、瘢痕、持続的な色素異常などの副作用など、周囲の正常組織に不可逆的な損傷を引き起こします。現在、変調レーザーの応用により、太田母斑を完全に治癒できるだけでなく、表皮組織に外傷を与えることもありません。
Oスイッチレーザーは表皮を効果的に貫通し、真皮の奥深くの色素グループに到達します。レーザーのブラスト効果を利用して、メラニンは強力なエネルギーレーザーを吸収した後、瞬時に膨張して破裂し、小さな破片を形成します。その後の炎症反応で、色素粒子はマクロファージに取り込まれ、酸性加水分解酵素によって分解されるか、リンパ系を通じて代謝されます。
ゼロ調整レーザーのパルス時間は皮膚の熱緩和時間よりも短く、熱分散は発生しません。レーザーによって発生した熱は、周囲の正常組織や表皮に伝わる時間がありません。色素粒子が除去される一方で、正常組織構造と細胞骨格はそのまま残り、損傷を受けません。修復が早いため、複数回の治療後でも傷跡が残らず、良好な治療効果が得られます。
(1)Qスイッチルビーレーザー
波長は694nm、パルス幅は20〜40ns、ピークパワーは10mW以上です。メラニンの吸収が良く、浸透力が強く、さまざまな内因性または外因性の色素疾患の治療に使用できます。また、この波長ではヘモグロビンの吸収が大幅に減少し、谷を形成するため、他のレーザーに比べて紫斑や出血を引き起こすリスクが比較的低くなります。ただし、表皮メラニンにも大幅に吸収されるため、暗い色の肌では色素沈着のリスクが高まります。以前は、太田母斑のQスイッチレーザー治療に使用されていました。レーザー治療の操作手順:
1. 手術前の注意事項
(1)手術前1週間はファンデーション化粧品を塗らないことをお勧めします。
(2)シミができないように治療前に日焼け対策をしてください。シミがすでにできている場合は、シミを治療し、シミが治まるまで待ってからレーザー治療を行ってください。
(3)顔面の皮膚自体に炎症がある場合は、まず顔面の炎症を抑える治療を行う必要があります。
2. 術前の洗浄 顔の治療の前に、まず皮膚を洗浄する必要があります。治療部位は、一般的にクロルメチオニンで皮膚を消毒するために使用され、皮膚が乾燥してから治療を行うことができます。刺激性皮膚炎を引き起こす可能性があり、外用後の洗浄が難しく、レーザーの吸収に影響を与える可能性があるため、皮膚の消毒にヨードフォールを使用しないでください。
3. 局所麻酔/全身麻酔は、皮膚病変が小さく、痛みに耐えられる場合は麻酔を必要としません。レーザー治療の前に、治療部位に複合リドカイン軟膏を約60分間塗布することもできます。これにより、痛みを約50%軽減できます。皮膚病変が大きい、痛みに敏感な、または患者が若く、治療中に協力できない可能性がある場合は、麻酔下での治療が検討される場合があります。小児または成人の小面積の皮膚病変には局所浸潤麻酔またはブロック麻酔を使用でき、小児の広い面積の皮膚病変には全身麻酔を使用できます。
顔面の片側にある大規模な太田母斑の場合、以下の神経ブロック麻酔が使用できます。
① 眼窩下神経
②頬骨神経
③ 滑車上神経
④ 眼窩上神経。頬の中央外側と上眼瞼領域には浸潤麻酔が推奨されます。まぶたの周囲にレーザー照射を行う場合、レーザーによる角膜損傷を防ぐために、眼に局所麻酔薬を注入した後、金属製の角膜保護シールドを着用する必要があります。局所浸潤麻酔の場合は、27ゲージの針を使用し、エピネフリンを含む1%リドカインをできるだけゆっくりと注入します。各注射点は、痛みを軽減するために、前回の浸潤麻酔の注射が効いた部位にする必要があります。4. 目の保護のため、術者は専用のゴーグルを着用する必要があります。目の周りに局所麻酔を行うときは、針を深く挿入しすぎて眼球を傷つけないように注意してください。患者は、麻酔を行う前に、まず角膜保護シールドまたは角膜保護プレートを着用することができます。
注射。 5. 術中治療反応:治療スポットの直径は3〜7nm、基準エネルギー密度は4〜8J / cm 2です。照射部位の皮膚がすぐに白くなる方が良いです。皮膚が灰色になった後、軽度の浮腫と鬱血が発生する場合がありますが、これは必要ありません。水疱が形成されるはずです。暗い部分のエネルギー密度を0.5〜1J / cm 2下げる方が良いです。レーザーは皮膚がちょうど白くなる点まで照射され、次の放出スポットの間にはわずかな時間間隔があります。レーザーはスポットごとに照射され、スポット間の重なりは20%〜40%である必要があります。通常は5回以上です。
6. 手術部位の術後治療。治療後、皮膚が明らかに腫れます。すぐに氷を20分間当て、その後ワセリン軟膏と非粘着性ガーゼを外用して、7〜10日間局所の湿潤環境を維持します。レーザー治療後、手術部位に以下の反応が起こる可能性があります。
(1)水疱:主に皮膚病変の色が濃い場合や治療量が多い場合に発生します。水疱が現れたら、積極的に感染を防ぎ、1~2週間以上待って乾燥を待ちます。
(2)色素沈着低下:ルビーレーザー治療後によく見られます。ほとんどは一時的なもので、基本的に約6ヶ月で消えます。
17. 手術後の注意事項
(1)レーザー治療後の皮膚病変やかさぶたは新しい皮膚がデリケートなので、洗顔や化粧は優しく摩擦を与えない刺激を与える方法で行う必要があります。
(2)2回の治療の間は、日光への曝露を防ぐために日焼け止めを使用する必要があります。
(3)炎症性色素沈着はレーザー治療後も長く続き、一般的には治まるまで3~4か月続きます。次の治療は、最後のレーザー治療後の色素沈着が治まってから薄くなるまで待たなければなりません。色素沈着が治まっていない状態で再治療を行うと、レーザーは表皮のメラニンに吸収され、真皮まで届かず、治療効果に影響を及ぼし、色素沈着の期間が長くなります。
(4)Qスイッチレーザー治療を1回受けると、一部の真皮メラノサイトしか破壊されないため、ほとんどの場合、最初の治療後に色素に大きな変化はありません。2〜3回の治療後、ほとんどの症例で色素が薄くなり始め、効果が明らかになります。3回の治療後の方が一般的であり、治療回数が増えるにつれて治療効果がより明らかになります。治療サイクルは通常5〜6か月です。間隔が短すぎると、治療効果に影響します。治療後に皮膚病変で粉砕されたメラニン粒子はすぐに除去できないため、体の防御システムによって代謝されるまでに時間がかかります。
(2)アレキサンドライトQ755レーザー
波長755nm、パルス幅50〜100ns。治療する光点は2〜6mm、基準エネルギー密度は6〜10J / cm2です。治療部位が灰色と白になる場合も治療に適しています。数分後、少量の血液が染み出し、暗赤色に変わります。通常、斑点状の出血はありません。この波長は、茶色の色素に対する吸収効果に優れています。したがって、Q755レーザーは、淡色、黄褐色の病変、浅い病変を伴う太田母斑の治療に使用できます。乳児、子供、目の周り、敏感肌の人の太田母斑に適しています。治療します。(治療前の操作と治療後のケアは、Q694nmレーザーと連携しています。)
(3)QスイッチNd:YAGレーザーIm
波長は1064mm、パルス幅は4〜10ns、光点は2〜6mm、エネルギー密度は5〜9J / em 'です。このレーザーは、波長が長く、パルス幅が短く、浸透が深いという特徴があります。茶色の色素は1064nm波長レーザーの吸収が悪いですが、メラニンは吸収が良いです。したがって、濃い青色または青黒い太田母斑のある皮膚病変に最適です。QスイッチNd:YAG1064mレーザーが最も効果的です。治療直後、皮膚病変は白くなり、次に大きな針状の血液の斑点がにじみ出て、血のかさぶたが傷の表面を覆います。かさぶたは7〜10日以上後に剥がれて治癒します。患者によっては、皮膚が剥がれるまでに2〜3週間かかる場合があります。まぶたや側頭部など、皮膚組織が比較的薄くて柔らかく、血管が豊富な部位に紫色の病変が発生することがありますが、通常は1週間ほどで治まり、特別な治療は必要ありません。治療前の手術と治療後のケアは、Q694nmレーザーと連携して行われます。
1. 予後 臨床的には、Qスイッチレーザーが太田母斑の治療に使用されています。一般的に、患者が若いほど、効果は良く、治療回数は少なくなります。これは、幼児の皮膚は薄く、皮膚病変は表面的で、代謝が活発であるためです。小児では通常2~3回、成人では通常5~6回の治療が必要です。
皮膚病変の場合、一般的に額や頬骨などの目立つ部分の皮膚病変の治療効果は最も優れていますが、まぶたの皮膚病変の治療効果は比較的劣っています。これは、まぶたの組織が緩んでいること、色素細胞が散在していること、組織の水分含有量が高いことが原因である可能性があります。また、肌の色が薄い患者は肌の色が濃い患者よりも治療結果が良く、治療回数が少なくて済みます。肌の色が濃い人の皮膚のメラニンはレーザーエネルギーをより多く吸収するため、皮膚の深部組織に浸透するレーザーの強度が弱まり、レーザーの有効性が弱まります。
2. 再発:皮膚病変が完全に消失していない場合、治療を中断すると再発または色素沈着の再悪化の可能性があります。再発のきっかけとしては、日光への曝露、疲労、月経、妊娠、思春期のエストロゲンレベルの変動などが考えられます。肉眼で皮膚の色が正常に近い、または正常になったときに、真皮組織に太田母斑の異常な色素細胞が残っていると、後から現れます。日光への曝露、疲労、性ホルモンの刺激により、真皮のメラノサイトが活性化され、色素斑が再発または悪化することがあります。そのため、治療には早期治療が推奨されます。妊娠可能年齢前の女性患者は、皮膚病変を徹底的に治療するよう努めるべきです。治療後は、過度の日光曝露を避けてください。長期にわたる経過観察を行う必要があります。再発した場合は、タイムリーかつ積極的な治療を行う必要があります。
Source: 太田母斑の臨床治療