ポートワイン染色
ポートワイン染色
ポートワイン染色(PWS)
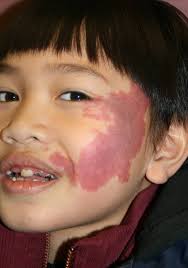
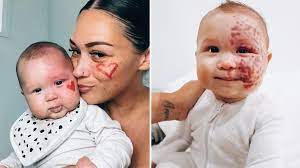
ポートワイン染色(PWS)は、火炎母斑または毛細血管奇形としても知られ、拡張した毛細血管で構成される比較的平坦で、まれに隆起するプラークです。これは先天性の毛細血管奇形です。
病因と病態
PWS の病因と病態は不明です。一般に、遺伝子発現、翻訳、または胚発生中のタンパク質合成のエラーが原因であり、遺伝的要因が関与していると考えられています。通常、出生時または出生直後に現れ、体の大きさに比例して大きくなり、退行することはありません。新生児の発生率は 0.3% ~ 0.5% です。PWS は通常散発性ですが、常染色体優性遺伝の家族例も報告されています。一部の患者は、おそらく外傷、経口避妊薬、または長時間の日光曝露がきっかけとなり、後年 PWS を発症します。病変の毛細血管は拡張していますが、内皮細胞は正常であり、免疫組織化学染色では正常な真皮毛細血管と区別できません。ただし、S100 タンパク質染色では、真皮表層血管の交感神経終末が著しく減少していることが示され、これは血管張力の変化と毛細血管拡張に関連している可能性があります。
臨床症状
PWS は一般的に乳児や小児に発生し、男女で同程度の割合で発生します。病変は顔面、首、頭皮に現れることが多く、通常は片側ですが両側のこともあり、粘膜が侵されることもあります。ほとんどの PWS は非常に浅く、平均深さは 0.46 mm です。新しい病変は境界明瞭な赤い斑点として現れ、体のどこにでも現れる可能性がありますが、90% は頭頸部に発生し、特に三叉神経の第 1 枝と第 2 枝に多く見られます。病変は最初はピンク色で、年齢とともに徐々に深紅色または紫色に変わります。色の変化は血管の深さや厚さとは無関係です。時間が経つにつれて、血管は曲がりくねって拡張し、病変が厚くなって敷石のような外観になり、結節を形成することもあります。研究によると、46 歳までに患者の約 3 分の 2 に皮膚の肥厚と結節形成が見られ、これは通常 37 歳頃から始まりPWS は乳児期でも化膿性肉芽腫を発症することがあります。病変は一般的に生涯にわたって持続し、自然に消失することはまれです。PWS は、皮膚、軟部組織、骨の肥大を引き起こすこともあります。
美容上の問題に加えて、PWS は緑内障 (三叉神経の上部枝が関与している場合は 45% の確率)、潰瘍、出血、二次感染を伴うことがあります。顔面 PWS 患者の約 9.5% に眼または神経系の異常が見られ、病変が大きいほど全身の合併症を起こす可能性が高くなります。
生体ビデオ顕微鏡検査では、PWS には 2 つのタイプが見られます: (1) 曲がりくねった、表在性の、拡張した血管ループ (スポット タイプ)、(2) 表在性の、平行性の、拡張した血管叢 (リング タイプ)。病変によっては、両方のタイプの特徴を持つものもあります。最初のタイプはパルス ダイ レーザー治療によく反応しますが、2 番目のタイプはより深く、拡張した血管叢と平行性の血管叢の間に接続血管があります。
病理学的特徴
顕微鏡的に見ると、PWS 病変は、上層および中層の真皮に、拡張した毛細血管の集積と成熟した内皮細胞を示します。毛細血管の拡張は加齢とともに増加し、内皮細胞の増殖なしに深層真皮および皮下組織にまで広がることがあります。血管の周囲には緩く並んだコラーゲン繊維があり、内腔は赤血球で満たされています。幼児期には顕著な異常は見られませんが、成人期には乳頭下血管の拡張のみが見られます。
診断と鑑別診断
診断は、出生時または出生直後に赤色または暗赤色の斑点が現れ、身体の成長とともに大きくなり、自然に消えないことに基づいて行われます。
鑑別診断には以下が含まれます:
- 早期先天性血管腫:診断には病変の進行を観察することが必要であり、血管腫では通常病変の進行は急速です。
- 乳児ポートワイン母斑: 単純性母斑、火炎性母斑、正中毛細血管奇形とも呼ばれ、額、鼻、上唇、後頭部頭皮、まぶたによく現れます。通常は淡いピンク色で、額の正中線または仙骨部の病変を除いて、1~2 歳までに薄くなるか消えます。
処理
- 外科的治療:大きな血管腫または内臓血管腫瘍の場合。
- レーザー治療:
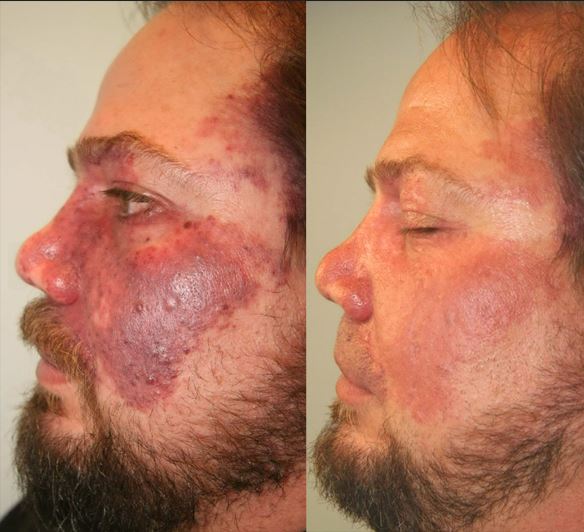
- パルス色素レーザー (PDL) : PWS 治療のゴールド スタンダード。波長は 577nm、585nm、または 595nm で、他の表皮成分へのダメージを最小限に抑えながら、オキシヘモグロビンに選択的に吸収されます。オキシヘモグロビンの最適な吸収ピークは 420nm ですが、この波長は浸透が深すぎて真皮血管に到達できません。585nm と比較すると、595nm は吸収特異性は低いですが、より深く浸透するため、より深い血管に適しています。パルス持続時間は通常 0.45 ~ 40ms で、小児の細い血管は 0.5ms のパルス持続時間で治療するのが最適で、より大きな血管はより長いパルスで治療します。エネルギー密度は通常 5 ~ 10J/cm2 です。痛みを軽減するために、治療前に局所麻酔薬を塗布することができます。治療のエンドポイントは、病変の色が濃くなり紫斑が現れることです。一般的な副作用には、水疱、炎症後色素沈着過剰、色素脱失、皮膚過敏症、瘢痕形成などがあります。PDL は、小児の小毛細血管に特に効果的ですが、増殖性病変や結節性病変にはあまり効果がありません。研究では、2.5 回の治療で平均 75% の改善率が示されています。通常、5~10 回の治療で消失または改善が達成され、表在性病変はより早く反応し、1~2 回の治療で 95% の改善が達成されます。成人の反応はそれほど良くなく、治療に抵抗する人は約 20% で、初回治療での改善率は約 50% です。早期治療の利点には、改善が早い、治療回数が少ない、病変領域が小さい、麻酔の必要性が低いなどがあります。
- Ndレーザー: より深く浸透し、より長いパルス持続時間 (1064nm) を持つ、抵抗性または肥大性 PWS に効果的です。吸収は 585nm レーザーと似ていますが、1064nm レーザーは絶対吸収係数と散乱係数が低くなっています。PWS 病変は通常、真皮の下 3 ~ 5mm にあり、PDL の届かないところにあるため、より長い波長が適しています。長パルス Nd レーザーは紫斑を引き起こすことはほとんどありませんが、水疱や瘢痕を引き起こす可能性があります。一般的なパルス持続時間は 10 ~ 50ms、エネルギー密度は 40 ~ 120J/cm2、治療間隔は 1 ~ 2 か月、必要なセッションは 4 ~ 10 回です。
- デュアル波長レーザー: PDL と長パルス Nd レーザーを組み合わせたもので、PDL の波長は酸素ヘモグロビンの吸収ピークにほぼ一致しますが、波長が短く、浸透が浅いため、深くて大きな血管に対する有効性は限られています。デュアル波長レーザーは、連続放出モードを使用し、最初に PDL を放出して酸素ヘモグロビンをメトヘモグロビンに変換し、次に Nd レーザーを放出することで、治療の特異性と有効性が大幅に向上し、紫斑と瘢痕が軽減されます。一般的な組み合わせは、PDL パルス持続時間 0.25~10 ミリ秒、エネルギー密度 4~9 J/cm2、1064 nm レーザー パルス持続時間 15~40 ミリ秒、エネルギー密度 20~60 J/cm2、出力間隔 500~1000 ミリ秒、治療間隔 6~8 週間で、病変の特徴と治療への反応に基づいて調整されます。持続的な空気冷却と局所麻酔薬(例:2% リドカイン + 2% プリロカイン クリーム)が必要です。副作用には、痛み、紅斑、浮腫、水疱、色素減少、瘢痕形成などがあります。
- 周波数倍増 Ndレーザー: 再発性 PWS のオプションです。波長が短い (532nm) ため浸透深度が制限され、メラニンの吸収率が高いため、一時的な色素沈着の変化や瘢痕などの副作用が多くなります。紫斑を避けるために適切なパルス持続時間で難治性 PWS に推奨されます。
- 強力パルス光 (IPL) : 広範囲スペクトルのパルス光で、特に PDL 耐性病変に効果があります。LumenisOne システムのパラメータには、560nm/590nm/640nm フィルターを使用したシングルパルス治療、パルス持続時間 4~10 ミリ秒、エネルギー密度 12~22 J/cm2、560nm/590nm フィルターを使用したダブルパルス治療、パルス持続時間 3.5~4.0 ミリ秒、エネルギー密度 17~30 J/cm2、パルス間隔 20~33 ミリ秒、20~40 ミリ秒ごとの治療が含まれます。
レーザー治療後のスキンケア レーザー治療後は皮膚バリアが損なわれるため、損傷した皮膚を修復するために適切な治療後スキンケアと適切な医療用スキンケア製品が必要になります。
- 紅斑と滲出液の軽減: 治療直後の皮膚の反応に応じて、抗炎症、保湿成分を含むマスク、またはガーゼで包んだ氷嚢を使った冷湿布を使用します。治療後に皮膚が白くなった場合は、約 30 分間の冷湿布が推奨されます。通常の充血と赤みの場合は、摩擦を避けて 15 分間で十分です。著しい紅斑、腫れ、または出血がある場合は、3% ホウ酸溶液または 5% フラシリン溶液の冷湿布を使用します。
- 炎症反応の軽減と感染の予防: 術後の創傷感染を予防するには、ムピロシン軟膏、エリスロマイシン軟膏、またはゲンタマイシン注射を局所的に塗布します。治療範囲が広く炎症がひどい場合は、経口プレドニゾン 10 mg を 1 日 3 回、3 日間投与すると、抗炎症効果を高めることができます。
- 創傷治癒の促進: 塩基性線維芽細胞増殖因子 (BFGF) は、創傷治癒、組織修復、再生を促進する重要なミトゲンです。レーザー治療後、創傷治癒を促進するために、BFGF ジェルまたはスプレーを創傷に均等に塗布します。
- 皮膚の再生と修復の促進: 皮膚の脂質バリア、角質層、アクアポリン、レンガ壁構造、基底層へのさまざまな程度の損傷のため、正常な皮膚構造を再構築し、生理機能を回復することが重要です。治療後 3 ~ 6 か月間は、抗炎症効果と保湿効果のある適切な医療用スキンケア製品を使用することが不可欠です。
- 日焼け対策: 屋外にいるときは、日よけの帽子、長袖の綿の衣服を着用し、傘(できれば紫外線防止機能のあるもの)を使用してください。SPF 値(30 以上)が高く、UVA 保護効果(PFA ++ 以上)のある日焼け止めを塗ってください。午前 10 時から午後 4 時までは、長時間日光に当たらないようにしてください。レーザー治療後の色素沈着を防ぐには、安全性が高く効果的な日焼け止めが必要です。
その他の治療法
- 放射線療法:浅いX線照射を使用することで毛細血管腫を効果的に治療します。
- 凍結療法:病変の大きさや形状に合わせて調整された液体窒素凍結療法は、主に毛細血管腫に使用されますが、瘢痕を残す可能性があります。
- 光線力学療法:PWS の新しい治療法で、将来の方向性となる可能性があります。光増感剤を血液に注入し、血管内で高濃度にしてから、特定の波長のレーザー光を使用して活性酸素種を生成し、周囲の組織を温存しながら内皮細胞を損傷し、血管壁を破壊します。ヘマトポルフィリン誘導体 (HpD) やヘマトポルフィリンモノメチルエーテル (HMME) などの光増感剤は、皮膚テスト後に使用されます。HpD または HMME は 4.5~5.5mg/kg で静脈注射され、その後レーザー照射が行われます。治療間隔は通常約 1 か月で、HpD-PDT では 1 か月の光回避が必要で、HMME-PDT では 1~2 週間必要です。小児のピンク色の病変には最適ですが、厚い紫色の病変には効果が低く、レーザー照射が長引くと瘢痕が残るリスクがあります。 HMME-PDT は、HpD-PDT と比較して、術後反応が穏やかで、治癒期間が短く、安全性が高く、光を避ける期間が短くなります。
追加リソース
ポートワイン腫に対するヘマトポルフィリンモノメチルエーテル光線力学療法:ナラティブレビュー[NCBI]
Source: ポートワイン染色